generalitet
Diabetisk retinopati er en sen komplikasjon av diabetes. Tilstanden skjer i virkeligheten etter år etter utbruddet av diabetesykdom, spesielt når det ikke behandles ordentlig.
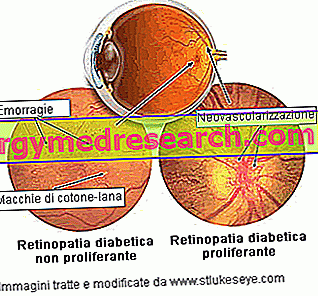
Diabetisk retinopati påvirker vanligvis begge øynene. I begynnelsen kan sykdommen bare forårsake mindre synproblemer eller være asymptomatisk, men utviklingen kan føre til blindhet, som i mange tilfeller ikke kan reverseres. Av denne grunn anbefales pasienter med diabetes en grundig øyeundersøkelse minst en gang i året for å overvåke løpet av diabetisk retinopati. Hvis sykdommen oppdages i tide, kan den behandles effektivt ved fotokoagulativ laserterapi. Siden symptomene på diabetisk retinopati oppstår, kan tilstanden være svært vanskelig å håndtere.
årsaker
Hvordan diabetes kan skade netthinnen
Retina er laget av lysfølsomme celler som strekker øyets bakside. Denne membranen er ansvarlig for å konvertere lysstimuli til elektriske impulser, som optisk nerve overfører til hjernen. For å fungere effektivt, trenger netthinnen en konstant blodforsyning, som den mottar gjennom et nettverk av små blodkar.
Ukontrollert hyperglykemi kan forårsake forbigående synsforstyrrelser, og over tid kan det skade blodkarene som leverer retina. Disse kapillærene begynner å hælde væsker og lipider, forårsaker ødem (hevelse) og påfølgende retinal iskemi. Disse patologiske fenomenene er typiske for ikke-proliferativ diabetisk retinopati (NPDR). Hvis øyeproblemer forbundet med diabetes blir forsømt, kan tilstanden utvikle seg til proliferativ diabetisk retinopati (PDR). Dette er preget av vekst av nye blodkar (neovaskularisering), som kan skade retina og forårsake løsrivelse. Høye nivåer av glukose i blodet kan også få konsekvenser på linsens nivå: grå stær (linsens opasitet) favoriseres av diabetes. Å holde blodsukkeret og blodtrykket under kontroll, samt gjennomføre øyeundersøkelser, er de viktigste faktorene for å gripe inn for forebygging av diabetisk retinopati og dens progresjon.
Ikke-prolifererende diabetisk retinopati
Ikke-proliferativ diabetisk retinopati (NPDR) representerer det første og minst aggressive stadium av sykdommen. NPDR er preget av tilstedeværelse av mikroanurysmer, blødninger, ekssudater og tromboser. Den mest alvorlige komplikasjonen er makulært ødem. Noen ganger kan forekomster av kolesterol eller andre fettstoffer fra blodet infiltrere retina (harde ekssudater). De første okulære endringene som er reversible og ikke truer sentralt syn, kalles noen ganger enkel retinopati eller bakgrunnsretinopati.
Prolifererende diabetisk retinopati.
Prolifererende diabetisk retinopati (PDR) er den alvorligste og farligste sykdomsformen: Det skjer hovedsakelig når mange av blodkarene som leverer retina, blir okkludert, noe som resulterer i retinal iskemi. I et forsøk på å tilveiebringe en tilstrekkelig mengde blod, stimuleres veksten av nye retinale kapillærer (neovaskularisering); Disse neovasene er imidlertid unormale, skjøre og gir ikke retinalflaten med riktig blodgass.
Fases av sykdommen
Tegnene og symptomene på diabetisk retinopati blir gradvis mer alvorlige ettersom tilstanden utvikler seg gjennom følgende faser:
- Mild, ikke-proliferativ diabetisk retinopati: I begynnelsen av retinopati er skaden begrenset til dannelsen av små ekstrofleksjoner (mikroanurysmer) forårsaket av svekkelsen av veggene i de små blodkarene i netthinnen. Selv om disse kan spyle væsker og blod, påvirker de vanligvis ikke synet.
- Moderat ikke-proliferativ retinopati: Når retinopati utvikler seg, lukkes noen av blodkarene som leverer retina helt, mens andre kan utvides.
- Alvorlig ikke-proliferativ retinopati : Et høyere antall blodårer er okkludert og den resulterende retinale iskemien berøver områdene av oksygenhinnen. For å kompensere for denne hendelsen, begynner neovaskularisering, i et forsøk på å gjenopprette tilstrekkelig blodtilførsel til mangelfulle retinale områder. De nybildede blodkarene utvikler imidlertid ikke riktig, er ustabile og utsatt for blødning.
- Proliferativ retinopati : Nye unormale blodkar begynner å vokse på overflaten av netthinnen. De nyopprettede fartøyene er skjøre og brytes lett, og forårsaker også blødning som kan fylle det bakre kammeret i øyet okkupert av glasslegemet (emovitreo). Over tid kan utslipp av blod eller væsker føre til dannelse av arrvæv, som kan løfte retina fra sin normale stilling. Dette patologiske fenomenet, kjent som løsrivelse av det traktale retina, kan føre til mørkere syn, myopi ("flygende fluer") og, hvis ubehandlet, blindhet.
I hvert trinn kan blodet eller den flytende delen av det strømme inn i makulaen, en liten og svært følsom del av retinaen (makulaen tillater detaljer å skille under aktiviteter som lesing eller skriving). Akkumuleringen av væske i dette området (kjent som makulært ødem) kan forårsake progressiv skade på nervefibrene og den følgelig forverrede visuelle funksjon. Dette fenomenet er en av de vanligste årsakene til synsfall hos diabetespasienter.
Risikofaktorer
Risikoen for utvikling av diabetisk retinopati er relatert til diabetes mellitus, begge type 1 (insulinavhengig, hvor kroppen ikke produserer insulin) og type 2 (ikke-insulinavhengig).
Diabetes er en kronisk sykdom som påvirker kroppens evne til effektivt å produsere eller bruke insulin for å kontrollere blodsukkernivået. I løpet av kursen involverer patologien en rekke apparater (kardiovaskulær, nyrenivå, nervøsitet, ekstremiteter i underdelene etc.). På okulært nivå kan effekten av diabetes påvirke linsen (grå stær) og retina. Hos diabetespasienter er blodglukose, som er konsentrasjonen av glukose i blodet, høyere enn normalt. Selv om glukose er en viktig energikilde for celler, forårsaker en kronisk økning i blodsukkeret (betegnet hyperglykemi) skade gjennom hele kroppen, inkludert de små blodkarene som leverer øynene.
Flere faktorer kan påvirke utviklingen og alvorlighetsgraden av diabetisk retinopati, inkludert:
- Varighet av diabetes: risikoen for å utvikle diabetisk retinopati eller fremgang til sin progresjon øker med tiden. Etter 15 år har 80% av symptomatiske personer med type 1 diabetes en varierende grad av diabetisk retinopati. Etter ca 19 år kan opptil 84% av pasientene med type 2-diabetes potensielt presentere sykdommen.
- Blodglukosenivåkontroll: En diabetespasient med vedvarende hyperglykemi har en høyere risiko for å utvikle denne okulære komplikasjonen. Blodglukosekontroll er en av de viktigste faktorene for hvilken tiltak kan tas: lavere blodsukkernivåer kan forsinke utbruddet og redusere utviklingen av diabetisk retinopati.
- Blodtrykk: Effektiv blodtrykkskontroll reduserer risikoen for retinopati, noe som forhindrer forringelse av synsstyrken. Hypertensjon skader blodårene, og øker sjansene for å utvikle øyeforstyrrelser. Derfor kan tiltak for å forhindre høyt blodtrykk, for eksempel å slutte å røyke og redusere mengden salt i kostholdet, redusere risikoen for utvikling av retinopati.
- Nivåer av lipider i blodet (kolesterol og triglyserider): forhøyede nivåer av lipider i blodet kan føre til større akkumulering av ekssudater og dannelse av forekomster av fibrin og lipider (som unnslipper fra de utvidede kapillærene) som følge av retinal ødem. Denne tilstanden er forbundet med en høyere risiko for å oppleve moderat visuelt tap.
- Graviditet: En diabetiker kvinne i svangerskapet kan gi en økt risiko for å utvikle diabetisk retinopati. Hvis pasienten allerede har sykdommen, kan det utvikles. Disse endringene kan imidlertid reverseres etter levering, eller det kan ikke være noen langsiktig progresjon av sykdommen.
symptomer
For å lære mer: Symptomer Diabetisk retinopati
I de innledende stadier forårsaker diabetisk retinopati ingen tegn på tidlig varsel. Pasienten kan derfor ikke være oppmerksom på sykdommen til de senere stadiene, da endringer i syn kan være tydelig bare når netthinnen er alvorlig skadet. I den proliferative fasen av diabetisk retinopati kan blødning indusere redusert syn og sløret syn.
Etter hvert som sykdommen utvikler seg, kan symptomene på diabetisk retinopati omfatte:
- Utseende av små mobillegemer (svarte prikker, mørke flekker eller streker) som svinger i det visuelle feltet (floaters);
- Slør av syn
- Nedsynt reduksjon;
- Tomte eller mørke områder i det visuelle feltet;
- Vanskelighetsgrad i fargeoppfattelsen;
- Plutselig reduksjon i synsstyrken.
Diabetisk retinopati påvirker vanligvis begge øynene, og - hvis det ikke er riktig diagnostisert og behandlet - kan det føre til blindhet. Derfor er det svært viktig at diabetisk retinopati identifiseres på et tidlig stadium, og om nødvendig opprettes en egnet terapeutisk protokoll. Forsiktig overvåking tar sikte på å redusere risikoen for synstap hos personer med diabetes.
Kliniske tegn på ikke-proliferativ diabetisk retinopati (NPDR)
Ikke-proliferativ diabetisk retinopati kan forårsake:
- Mikroanurysmer: små ekstraksjoner av veggen av nappens kapillærer, som ofte forårsaker væskestrømning .
- Retinale blødninger: Små blodflettene ligger i de dypere lagene av netthinnen.
- Hårde utsöndringer: Kolesterol eller andre plasma lipider som unnslipper fra dilaterte kapillærer og fra mikroanurysmer (de er forbundet med retinal ødem).
- Makulært ødem: hevelse av makula forårsaket av lekkasje av væsker fra blodårene inn i tykkelsen av netthinnen. Makulært ødem er den vanligste årsaken til tap av synsfunksjon i diabetes.
- Makulær iskemi: de små blodkarene (kapillærene) som leverer retina, kan bli blokkert. Dette bestemmer blurring av syn, da makula ikke lenger mottar nok blod til å fungere skikkelig.
Kliniske tegn og mulige komplikasjoner av proliferativ diabetisk retinopati (PDR)
PDR kan forårsake mer alvorlig synstap enn ikke-proliferativ diabetisk retinopati, da den kan påvirke både sentral og perifert syn:
- Vitreøs blødning (emovitreo): De nye blodkarene kan spyle blod inn i det glasagtige humøret (det gelatinøse stoffet som fyller øyets indre), slik at lyset ikke kommer til å nå nakkelen. Hvis blødningen er begrenset, kan pasienten bare se et par mørke flekker eller løse legemer. I alvorlige tilfeller kan blødningen fylle glasshulen og kompromittere visjonen helt (pasienten kan bare oppleve lys og mørke). Emovitreo alene fører vanligvis ikke til permanent visjonstap. Faktisk har blodet reabsorbert i løpet av få uker eller måneder, og visjonen kan gjenopprettes til forrige nivå (med mindre makula har blitt skadet).
- Påvisning av retinal traksjon: De unormale blodårene forbundet med diabetisk retinopati stimulerer veksten av arrvæv, som kan løsne retina fra sin normale stilling. Dette kan føre til syn på flytende flekker i synsfeltet, lysflammene eller alvorlig synstap. Den største forandringen av visuell funksjon kan oppstå hvis retinal detachment involverer makulaen.
- Neovaskulær glaukom: Hvis en rekke retinale kar er okkludert, kan neovaskularisering forekomme i den fremre delen av øyet. I denne tilstanden kan det oppstå økt trykk i øyet (glaukom) på grunn av endringen i normal blodgass. Vedvarende okulær hypertensjon kan skade optisk nerve alvorlig.
- Blindhet. Avansert proliferativ diabetisk retinopati, glaukom eller begge deler kan føre til fullstendig tap av syn.
Diagnose og behandling av diabetisk retinopati »