generalitet
Esophageal achalasia er en motilitetsforstyrrelse som påvirker esophagus. Sykdommen er bestemt av mangel på peristaltis og en ufullstendig åpning av den nedre esophageal sphincter (muskelventil som ligger mellom spiserøret og magen) under svelging.
Den vanligste formen, den primære achalasia, er forårsaket av en unormal innervering av slimhinnen i spiserøret, i fravær av andre patologiske forhold. Imidlertid oppstår en liten prosentandel av tilfeller som en sekundær form til andre sykdommer, slik som esophageal cancer eller Chagas sykdom. Det er ingen overvekt av sex, og sykdommen oppstår hovedsakelig hos voksne mellom 20 og 40 år i begge kjønn. Diagnose er definert ved radiografiske studier med barium og esophageal manometri. Noen medisiner eller injeksjoner av botulinumtoksin kan gi midlertidig lindring av tilfeller av mild eller moderat esophageal achalasi, mens den mest effektive og varige intervensjonen involverer endoskopisk terapi (esophageal dilatasjon med en ballong) eller kirurgiske prosedyrer (som Heller's myotomi).
Esophagus, achalasia og svelging
- Spiserøret er et muskelrør som forbinder svelget i magen; Innenfor dette hule organet går bolusene gjennom drifter av peristaltiske bevegelser, det vil si ved rytmiske bølger av ufrivillige muskelsammensetninger. Peristalsis innebærer sammentrekning av spiserøret som går foran boluset (oppstrøms) og avslapping av neste kanal (nedstrøms) for å bestemme den raske fremskrittelsen av mat fra spiserøret til magen.
- Den nedre esophageal sphincter er en ventil plassert mellom den øvre delen av spiserøret og den første delen av magen; har funksjonen til å forhindre tilbakesvaling av syreindholdet i spiserøret, åpning bare for å tillate mat å passere under svelging eller oppkast.
- Esophageal achalasia er en motorsykdom kjennetegnet ved tap eller endring av peristalsis og manglende frigjøring av den øvre esophageal sphincter ved svelging.
- Aksalasi involverer ikke øvre esophageal sphincter og svelget, derfor pasienten kan spise og svelge, men næringsmiddelbolus kan lett stoppe langs spiserøret. Det følger: Ufordret matoppkast, brystsmerter, halsbrann og vekttap.
Langsomt, over en årrekke, opplever personer med spiserørpestet økende problemer med å svelge faste og flytende matvarer. Hvis det utvikler seg, kan sykdommen forårsake betydelig vekttap, anemi og underernæring. Videre, med utviklingen av den patologiske tilstanden, kan spiserøret deformere, forlenge eller dilatere. Pasienter med achalasi har også en liten økt risiko for å utvikle spiserørkreft, spesielt hvis hindringen har vært tilstede i lang tid. Legen kan regelmessig anbefale endoskopiske kontroller for forebygging og tidlig diagnose av esophageal karsinom.
årsaker
Årsakene til esophageal achalasia er ennå ikke definert, men det antas at det er et neurogent underskudd i basen, det er en skade på nevronene som er tildelt peristaltikk i spiserøret. Under normale forhold koordinerer nerverne avslapping, åpning av sphincter (øvre og nedre) og peristaltiske bølger i spiserøret.
Nylige studier viser at? Achalasia er forårsaket av en forandring av noen celler i det ufrivillige nervesystemet som befinner seg inne i spiserøret i muskler. Disse blir angrepet av pasientens immunsystem og sakte degenerert, av grunner som ikke forstås nå. Når sykdommen utvikler seg, begynner nerver å degenerere gradvis også med muskelfunksjon. Dette resulterer i manglende evne til å bringe mat ned gjennom fordøyelseskanalen.
Videre kan etiologien av esophageal achalasia være knyttet til en tidligere infeksjon. Spesielt synes lidelsen å være vanlig hos personer med Chagas sykdom, forårsaket av Tripanosoma cruzii .
Det er ingen bevis for å foreslå en mulig opprinnelse eller arvelig overføring.
Tegn og symptomer
Acalasia er et vedvarende problem som kan forårsake symptomer som varer måneder eller år. Personer som bare lider av en kort symptomatisk episode, som for eksempel vanskeligheter med å svelge, påvirkes vanligvis ikke av en ekte esophageal motilitetsforstyrrelse.
Symptomene på achalasi kan begynne når som helst i livet og forekommer generelt gradvis.
De fleste med achalasia lider først av dysfagi, en tilstand der det er vanskelig og noen ganger smertefullt å svelge mat. Denne tilstanden har en tendens til å bli verre i løpet av et par år. Dysfagi kan forårsake: regurgitering av ufordøyd mat kort tid etter måltider, kvelning, brystsmerter og halsbrann. Noen mennesker kan også oppleve hosteangrep når de ligger i en horisontal stilling. Smerter som oppstår i brystet (bak brystbenet) er også kjent som cardiospasme og kan ofte forveksles med et hjerteinfarkt. Fra dette synspunktet kan achalasi være ekstremt smertefull hos noen pasienter.
Dysfagi har en tendens til å gradvis forverres over tid.
I den neste fasen av sykdommen, når esophagus deformeres ved å dilatere, oppstår dysfagi med en mindre enhet (maten stopper ikke lenger, etter å ha slukket det), men nye symptomer oppstår som hyppige erktasjoner.
Til slutt, i den mest avanserte scenen, oppstår dysfagi igjen, for å indusere en gradvis men betydelig reduksjon i vekt, utseendet av anemi og oppblåsingen av ulegerte matvarer. Både faste matvarer og væsker, inkludert spytt eller slim, er blokkert i spiserøret og kan inhaleres i lungene. Hvis matoppfylling, på grunn av hostende angrep, lykkes i å trenge inn i luftveiene, kan det forårsake lungebetennelser, som for eksempel lungebetennelse abintis.
I noen mennesker forårsaker esophageal achalasia ingen symptomer og blir bare oppdaget når en røntgenrøntgen tas eller andre undersøkelser utføres av en annen grunn.
De viktigste symptomene på esophageal achalasi inkluderer:
- Vanskeligheter ved å svelge væsker og faste stoffer (dysfagi);
- Regurgitation av inntatt mat (spesielt om natten);
- Brystsmerter, som kan øke etter å ha spist
- Pyrosis (retrosternal brann);
- Sialoré (overdreven salivasjon) og halitose;
- Hoste og nedsatt respiratorisk funksjon;
- Vekttap.
Mulige komplikasjoner av esophageal achalasia er:
- Syr refluks fra magen inn i spiserøret;
- øsofagitt;
- Infeksjon i lungene og lungebetennelse er intet;
- Perforering av spiserøret;
- Spiserørkreft (a achalasia korrelerer med en litt økt risiko).
diagnose
Tre tester er oftest brukt til å diagnostisere og evaluere esophageal achalasia:
- Røntgen med barium. En sekvens av radiografiske bilder utføres etter at pasienten har tatt inn et bariumbasert preparat. I nærvær av achalasi, er peristaltisk bevegelse gjennom spiserøret ikke normalt og er forbundet med en forsinkelse i bariumpassasjen i magen. En tradisjonell brystrøntgen kan vise deformiteten av spiserøret.
- Endoskopi. Et fleksibelt instrument, kalt et endoskop, blir introdusert fra munnen for å la legen direkte observere morfologien i spiserøret og magen.
- Esophageal manometri. Denne undersøkelsen vurderer spiserørfunksjonen og gir på grunn av følsomheten diagnostisk bekreftelse: det måler tid og styrke av esophageal peristaltiske bølger og sammentrekninger på nivået av den nedre esophageal sphincter. Et tynt plastrør settes inn gjennom nesen eller munnen. Sonden måler muskelsammensetninger i ulike deler av spiserøret under svelging. I tilfelle av achalasi, viser manometrien manglende evne til den nedre esophageal sphincter til å slappe av med svelging og mangelen på funksjonell peristaltikk av spiserørets glatte muskler.
behandling
Formålet med esophageal achalasia behandling er å redusere trykket i den nedre esophageal sphincter, for å muliggjøre lettere passering av mat fra spiserøret til magen. Den underliggende sykdommen kan ikke helbredes, men det finnes ulike måter å forbedre symptomene på.
Behandlingen av esophageal achalasia inkluderer:
- Medisiner tatt oralt, som bidrar til å slappe av den nedre esophageal sphincter;
- Ballong dilatasjon (strekking av den nedre esophageal sphincter);
- Hellers esofagotomi eller laparoskopisk myotomi (kirurgiske prosedyrer som kutter muskelen i den nedre enden av esophageal sphincter);
- Botulinumtoksininjeksjon (Botox®).
Narkotika terapi
Narkotikabehandling er indisert spesielt for pasienter med mild eller moderat sykdom. Noen nitroderivative legemidler (for eksempel isosorbiddinitrat) eller kalsiumkanalblokkere (som nifedipin) kan hjelpe midlertidig å slappe av spastisk esophageal muskler og sphincter i nedre ende av spiserøret. Legemidlene virker imidlertid bare på kort sikt, så medisinering gir ikke den endelige løsningen på problemet.
Den mest effektive behandlingen innebærer snittet av det muskulære laget ved foten av esophagus (Heller's myotomi) eller den mekaniske ekspansjonen av det samme gjennom innføring av en oppblåsbar ballong (dilatasjon av den nedre esophageal sphincter).
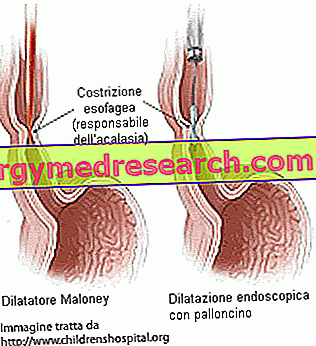
Ballong dilatasjon av den nedre esophageal sphincter
Noen ganger kan achalasi bli behandlet ikke-kirurgisk ved en endoskopisk esophageal dilatasjonsprosedyre. En liten spesialdesignet ballong settes inn gjennom munnen via et endoskop, brakt ned til den nedre esophageal sphincter og oppblåst i den (det når en diameter på 3-4 cm). Teknikken brukes til å strekke og utvide stentens muskelfibre, forlenge åpningen slik at maten kan komme inn i magen og forbedre svelging. Noen pasienter kan gjennomgå gjentatte dilatasjonsbehandlinger for å oppnå symptomforbedring; Videre kan behandlingen gjentas etter ett eller flere år for å sikre langsiktige resultater. Strekningen av den nedre esophageal sphincter tilbyr muligheten til å lindre symptomer i en periode på flere år. Hovedrisikoen forbundet med prosedyren er imidlertid potensiell perforering av spiserøret.
Kirurgi (Heller's myotomi)
Den tradisjonelle kirurgiske tilnærmingen til å behandle achalasi består av Heller's myotomi. Under operasjonen er muskelfibrene i ventilen mellom spiserøret og magen snittet, slik at det blir permanent forbedring i svelging. Operasjonen korrelerer til et veldig positivt utfall, men noen komplikasjoner kan oppstå, som gastroøsofageal reflukssykdom (GERD). Operasjonen, for tiden, utføres ofte ved hjelp av noen minimalt invasive laparoskopiske kirurgiske teknikker (esophagotomi eller laparoskopisk Heller myotomi), som benytter små snitt. Faktisk ble Hellers myotomi fullført gjennom et åpent snitt i magen eller i venstre side av brystet, mellom ribbenene. Hellers laparoskopiske myotomi krever vanligvis et kort sykehusopphold, og utvinning blir generelt akselerert sammenlignet med konvensjonell kirurgi. Opptil to tredjedeler av pasienter med esophageal achalasia behandles vellykket ved kirurgi, selv om enkelte individer må trenge ytterligere operasjoner eller kreve ballongdilasjon for å oppnå tilfredsstillende langsiktige resultater.
Botulinum toksin injeksjon
Et nylig alternativ til kirurgi består i endoskopisk injeksjon av svært små mengder botulinumtoksin (Botox ®), som midlertidig løser uorden ved å slappe av muskelfibrene i den nedre esophageal sphincter. Injiseringen av botulinumtoksin er smertefri og effektiv i noen måneder og noen ganger i noen år. Injiseringer må gjentas ofte for å få lindring fra symptomer, men dette alternativet gir deg gode resultater uten risiko for spiserør perforering. Denne prosedyren kan være den mest passende for pasienter som ikke kan gjennomgå operasjon.
Gjenoppretting etter behandling
For å redusere symptomene, både før og etter behandlingen, kan pasienter med spiserørhinnebetennelse:
- Tygge maten godt
- Spis sakte;
- Drikk rikelig med vann under måltider;
- Spis alltid mat mens du opprettholder en vertikal stilling;
- Unngå å spise før du sover
- Bruk forskjellige puter til å sove for å holde hodet ganske oppreist og forenkle tømmingen av spiserøret ved tyngdekraften.
Etter operasjon eller utvidelse kan legen foreskrive noen legemidler som hemmer magesyresekresjon (protonpumpehemmere). Til slutt kan matvarer som kan forverre gastroøsofageal refluks, inkludert sitrusfrukter, sjokolade, alkohol og koffein, unngås.



